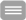Chronische Pankreatitis
Die chronische Pankreatitis ist eine wiederkehrende oder anhaltende Entzündung, die zu einer fortschreitenden Zerstörung des Pankreasgewebes führt. Sie entwickelt sich häufig über Jahre hinweg. Die Hauptursache ist in den westlichen Ländern chronischer Alkoholkonsum. Weitere Ursachen können genetische Faktoren, Autoimmunerkrankungen oder eine wiederholte akute Pankreatitis sein. Symptome sind oft anhaltende Schmerzen, Verdauungsstörungen, Gewichtsverlust und die Entwicklung eines Diabetes mellitus (durch Zerstörung der insulinproduzierenden Zellen).
Diagnose und Behandlung:
Die Diagnose einer Pankreatitis basiert auf einer Kombination aus klinischen Symptomen, Labortests und bildgebenden Verfahren. Bei den bildgebenden Verfahren spielen Ultraschall inkl. endoskopischem US (EUS), Computertomographie (CT) und Magnetresonanztomographie (MRT) eine relevante Rolle, um das Ausmaß der Entzündung, Komplikationen wie Flüssigkeitsansammlungen (Pseudozysten) und die Ursache (z. B. Gallensteine) zu bestimmen.
Behandlung
Akute Pankreatitis:
Krankenhausaufenthalt: Die meisten Patienten müssen stationär behandelt werden.
Flüssigkeit und Ernährung: Infusionen sind entscheidend, um den Flüssigkeits- und Elektrolythaushalt auszugleichen. Die Nahrungsaufnahme kann vorübergehend eingestellt werden, um die Bauchspeicheldrüse zu entlasten, sollte aber falls möglich vermieden werden.
Schmerztherapie: (Starke) Schmerzmittel sind teilweise unerlässlich.
Chirurgische Behandlung der akuten Pankreatitis
Die chirurgische Behandlung der akuten Pankreatitis hat sich in den letzten Jahrzehnten stark gewandelt. Während früher bei schweren Verläufen häufig frühzeitig operiert wurde, steht heute in der akuten Phase die konservative, intensivmedizinische Behandlung im Vordergrund. Operationen kommen vor allem bei bestimmten Komplikationen zum Einsatz und sollten, wenn möglich, minimal-invasiv erfolgen.
Wann ist eine Operation erforderlich?
Chirurgische Eingriffe bei akuter Pankreatitis sind heute nicht mehr der Standard, sondern auf definierte Situationen beschränkt. Hauptindikationen sind:
- Behandlung der Ursache
Biliäre Pankreatitis (durch Gallensteine verursacht): Bei einer akuten Pankreatitis, die durch Gallensteine ausgelöst wird, kann eine endoskopische retrograde Cholangiopankreatikographie (ERCP) mit Steinentfernung und/oder Stenteinlage notwendig sein. Dies ist insbesondere dann der Fall, wenn die Steine eine Verlegung des Gallengangs verursachen (Cholestase) oder eine bakterielle Entzündung der Gallenwege (Cholangitis) vorliegt. Eine Operation zur Entfernung der Gallenblase (Cholezystektomie) wird in der Regel während desselben Krankenhausaufenthalts durchgeführt, sobald sich der Zustand des Patienten stabilisiert hat, um einen Rückfall zu verhindern.
2. Behandlung von Komplikationen
Infizierte Pankreasnekrose: Eine schwere akute Pankreatitis kann zu einem Absterben von Pankreasgewebe (Nekrose) führen. Wenn dieses nekrotische Gewebe infiziert wird, stellt dies eine lebensbedrohliche Situation dar. In diesen Fällen ist eine Intervention zur Entfernung des infizierten Gewebes (Nekrosektomie) erforderlich. Wichtige Grundsätze dabei sind:
"Step-up"-Ansatz: Ein schrittweises Vorgehen, das zunächst minimal-invasive Methoden (z. B. radiologische Drainage) anwendet und nur bei Misserfolg auf invasivere Techniken zurückgreift.
Verzögerte Intervention: Die Nekrosektomie wird in der Regel erst mehrere Wochen nach Krankheitsbeginn durchgeführt, wenn sich die Nekrose abgekapselt hat. Dies minimiert die Wahrscheinlichkeit von Blutungen und weiteren Komplikationen.
Pseudozysten oder Abszesse: Große, symptomatische flüssigkeitsgefüllte Hohlräume (Pseudozysten) oder Eiteransammlungen (Abszesse) können eine Drainage erforderlich machen, die in der Regel minimal-invasiv (endoskopisch oder perkutan) durchgeführt wird. Laparoskopische Nekrektomien spielen ebenfalls eine Rolle.
Abdominelles Kompartmentsyndrom: Ein sehr seltener, aber lebensbedrohlicher Zustand, bei dem der Druck im Bauchraum so stark ansteigt, dass die Durchblutung der Organe beeinträchtigt wird. Hier kann eine sofortige chirurgische Entlastung (Laparotomie) notwendig sein.
Literaturangaben
S3-Leitlinie Pankreatitis. (Stand 2021). Leitlinie der Deutschen Gesellschaft für Gastroenterologie, Verdauungs- und Stoffwechselkrankheiten (DGVS) und der Deutschen Gesellschaft für Chirurgie (DGCH).
Banks, P. A., et al. (2013). Acute Pancreatitis. New England Journal of Medicine, 368(15), 1403–1410.
Working Group IAP/APA Acute Pancreatitis Guidelines. (2013). IAP/APA evidence-based guidelines for the management of acute pancreatitis. Pancreatology, 13(4), e1–e15.
Chronischen Pankreatitis
Die chronische Pankreatitis ist eine fortschreitende, entzündliche Erkrankung, die zu einer unwiderruflichen Zerstörung der Bauchspeicheldrüse und dadurch zu erheblichen Schmerzen führen kann. Während die anfängliche Behandlung oft medikamentös ist, kann eine chirurgische Intervention bei Patienten mit anhaltenden, therapieresistenten Schmerzen, Komplikationen wie Gallengangs- oder Zwölffingerdarmstenosen oder bei Verdacht auf einen Tumor notwendig werden. Das Hauptziel der Operation ist die Schmerzlinderung, die Verbesserung der Lebensqualität und die Behandlung von Komplikationen.
Arten chirurgischer Eingriffe
Die chirurgischen Verfahren bei chronischer Pankreatitis zielen entweder auf die Entfernung von Pankreasgewebe oder auf die Drainage der Pankreasgänge ab.
- Drainageverfahren
Drainageoperationen können bei Patienten mit einem erweiterten Hauptpankreasgang (oft > 6 mm) durchgeführt werden. Das Ziel ist es, den gestauten Pankreassaft abfließen zu lassen, um den Druck im Gangsystem zu reduzieren und dadurch die Schmerzen zu lindern. Es gibt auch kombinierte Resektions - + Drainageverfahren.
2. Resektionsverfahren
Resektionsverfahren sind Operationen, bei denen Teile der Bauchspeicheldrüse entfernt werden. Sie werden v.a. bei Patienten mit unklaren Strukturen/Raumforderungen im Pankreaskopf, oder wenn Drainageverfahren nicht geeignet sind, durchgeführt.
Literaturangaben
Hartwig, W., et al. (2018). Surgical treatment of chronic pancreatitis. Journal of Hepato-Biliary-Pancreatic Sciences, 25(10), 456-466.
Leitlinien der Deutschen Gesellschaft für Chirurgie (DGCH). (URL: https://www.dgch.de/leitlinien/)
Neoptolemos, J. P., et al. (2014). Surgical versus endoscopic treatment for chronic pancreatitis: a randomised trial. The Lancet, 384(9960), 1957–1964.